Le syndrome d’Asherman est une maladie gynécologique qui attire de plus en plus l’attention des spécialistes et des patientes, notamment en raison de son impact significatif sur la santé reproductive féminine. Caractérisé par la formation d’adhérences intra-utérines, ce syndrome peut altérer profondément la cavité utérine, engendrant des troubles tels que l’aménorrhée ou des métrorragies, voire des difficultés majeures à concevoir. Les récents progrès médicaux, notamment en hystéroscopie, permettent aujourd’hui un diagnostic plus précis et des traitements efficaces, ouvrant de nouvelles perspectives pour les femmes concernées. Toutefois, malgré ces avancées, le syndrome d’Asherman reste souvent méconnu ou diagnostiqué tardivement, ce qui complique la prise en charge et peut aggraver les complications.
Cette pathologie survient essentiellement après un traumatisme utérin, souvent lié à une intervention comme un curetage, une fausse couche ou une chirurgie pelvienne. En l’absence d’un dépistage adapté, les symptômes s’insinuent progressivement : absence quasi-totale de règles, douleurs pelviennes, et dans les cas les plus sévères, une stérilité qui désespère les femmes en désir d’enfant. Mieux comprendre les causes, reconnaître les signes, et cerner le rôle des examens diagnostiques devient alors crucial. Par ailleurs, le traitement repose principalement sur la reconstruction utérine par hystéroscopie opératoire, associée à un suivi hormonal soigneux permettant de restaurer le tissu endométrial et d’améliorer la fertilité.
Contents
- 1 Identifier les symptômes caractéristiques du syndrome d’Asherman et leur impact sur la santé menstruelle
- 2 Le syndrome intra-utérin d’Asherman : méthodes de diagnostic spécialisées et leur importance cruciale
- 3 Les causes principales du syndrome d’Asherman : comprendre pour mieux prévenir
- 4 Approches thérapeutiques modernes pour le traitement du syndrome d’Asherman et la restauration de la fertilité
- 5 Impact du syndrome d’Asherman sur la fertilité et recommandations pour les patientes
Identifier les symptômes caractéristiques du syndrome d’Asherman et leur impact sur la santé menstruelle
Le syndrome d’Asherman est essentiellement défini par la formation d’adhérences utérines, c’est-à-dire des bandes de tissu cicatriciel qui se développent à l’intérieur de l’utérus, réduisant ou bloque la cavité utérine. Ces adhérences peuvent altérer considérablement le fonctionnement normal de l’endomètre, engendrant divers symptômes. L’un des signes les plus fréquents est l’aménorrhée, qui se manifeste par une absence totale de menstruations. Dans d’autres cas, les patientes peuvent souffrir d’une hypoménorrhée, avec des règles très rares ou très légères.
A lire également : Syndrome d’Asherman : causes, symptômes et traitements possibles
Les métrorragies, ou saignements anormaux en dehors des cycles menstruels, peuvent aussi être associés, surtout si certaines zones de la cavité utérine sont partiellement recouvertes d’adhérences. À noter que dans certains cas, les douleurs pelviennes peuvent accompagner ces manifestations, pouvant masquer la gravité du problème.
Pour illustrer, prenons l’exemple de Claire, qui après un curetage consécutif à une fausse couche, note progressivement une diminution drastique de ses règles jusqu’à une aménorrhée complète. Son épreuve démontre à quel point les symptômes du syndrome d’Asherman peuvent être sournois, souvent attribués à d’autres causes telles que des troubles hormonaux ou des facteurs psychosomatiques. Pourtant, la sévérité des adhérences provoque un véritable blocage mécanique, empêchant le déroulement normal du cycle menstruel.
- Symptômes gynécologiques récurrents : aménorrhée, hypoménorrhée, métrorragies
- Douleurs pelviennes : souvent associées aux menstruations absentes ou irrégulières
- Difficulté à concevoir : stérilité liée à l’altération de la cavité utérine
- Cycles irréguliers : pouvant masquer le diagnostic
| Symptômes | Manifestations | Impact sur la santé |
|---|---|---|
| Aménorrhée | Absence totale de règles | Indique souvent des adhérences sévères empêchant l’élimination du sang menstruel |
| Métrorragies | Saignements irréguliers hors cycle | Suggèrent une irrégularité localisée des adhérences |
| Douleur pelvienne | Douleurs pendant ou en dehors des menstruations | Peut indiquer un blocage ou inflammation due aux tissus cicatriciels |
| Stérilité | Incidence sur la fertilité | Blocage mécanique et altération endométriale |
Ces symptômes doivent alerter car ils peuvent affecter durablement la qualité de vie reproductive. Une consultation précocement recommandée permet une prise en charge adaptée, souvent par hystéroscopie, qui reste la méthode diagnostique et thérapeutique principale.
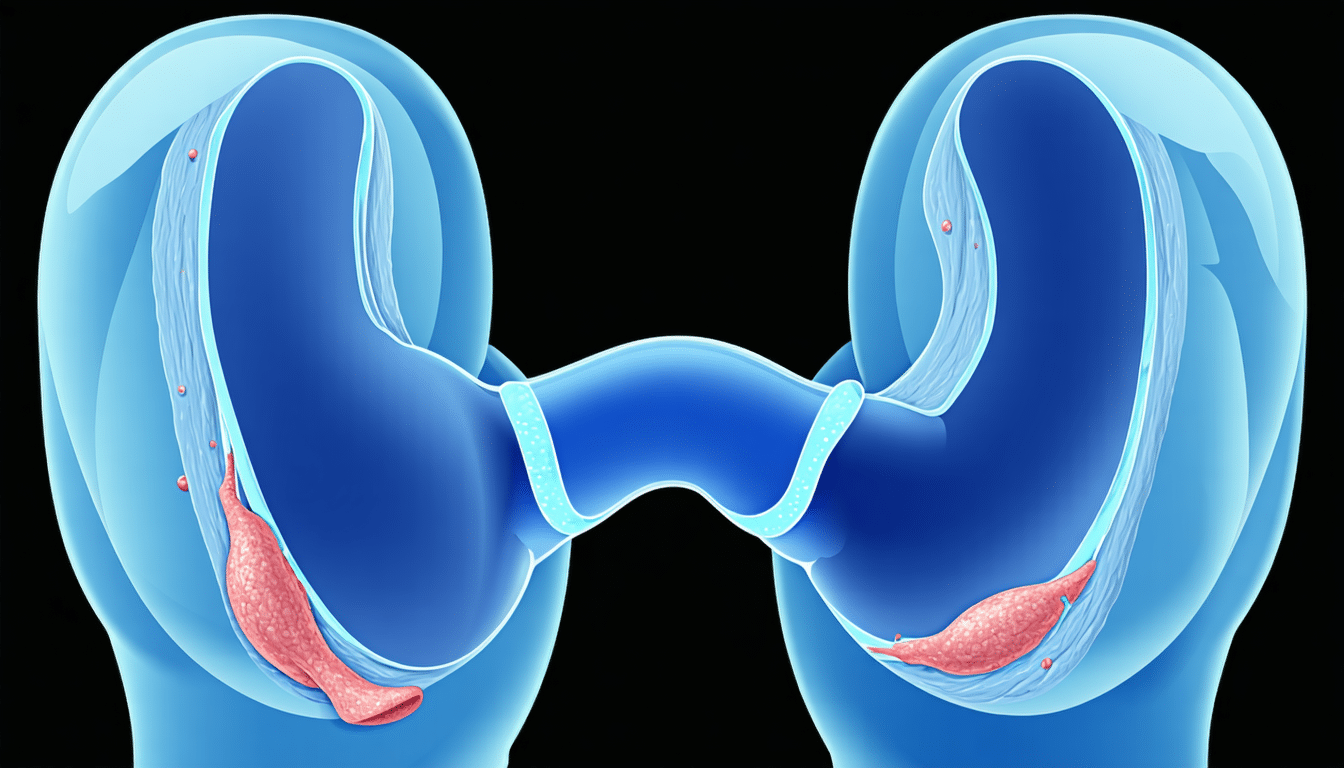
Le syndrome intra-utérin d’Asherman : méthodes de diagnostic spécialisées et leur importance cruciale
Le diagnostic du syndrome intra-utérin d’Asherman repose sur une combinaison d’examens cliniques et d’imageries spécialisées permettant de visualiser directement les adhérences utérines. La difficulté principale réside souvent dans la distinction entre ce syndrome et d’autres pathologies aux symptômes similaires comme des troubles hormonaux ou des polypes.
A lire également : Syndrome d’Asherman : symptômes et traitements
L’hystéroscopie est aujourd’hui la technique de référence. Sous anesthésie, cette procédure mini-invasive consiste à introduire un hystéroscope dans la cavité utérine afin d’observer, de façon directe, l’état de l’endomètre et de repérer les zones de tissu cicatriciel. Cette méthode présente l’avantage exceptionnel de permettre simultanément diagnostic et traitement, notamment la réalisation d’une reconstruction utérine en retirant les adhérences. Ce double rôle rend l’hystéroscopie indispensable pour les spécialistes.
En amont, des examens complémentaires sont fréquemment employés. L’hystérosalpingographie (HSG) permet d’évaluer la cavité utérine à l’aide d’un colorant radiologique. Ce test révèle les altérations dues aux adhérences en montrant des zones bloquées ou irrégulières. La sonohystérographie, une échographie avec injection de sérum physiologique, aide également à visualiser en détail la muqueuse utérine.
- Tests sanguins: exclusion d’autres causes d’aménorrhée ou de stérilité
- Hystéroscopie diagnostique et opératoire : examen direct et ablation des adhérences
- Hystérosalpingographie (HSG): évaluation fonctionnelle de la cavité et des trompes
- Sonohystérographie : examen non invasif détaillant les parois utérines
| Méthode diagnostique | Avantage principal | Limites |
|---|---|---|
| Hystéroscopie | Visualisation directe et traitement simultané | Invasif, nécessite anesthésie |
| Hystérosalpingographie (HSG) | Évaluation radiologique simple de la cavité | Ne permet pas l’ablation des adhérences |
| Sonohystérographie | Examen non invasif et précis | Moins accessible, qualité dépendante de l’opérateur |
| Tests sanguins | Orientation diagnostique | Pas spécifique au syndrome d’Asherman |
La meilleure approche diagnostique est souvent pluridisciplinaire, combinant ces méthodes afin d’assurer un diagnostic fiable. L’hystéroscopie opératoire s’impose donc comme le traitement de choix pour corriger l’atteinte utérine tout en confirmant la nature des adhérences.
Les causes principales du syndrome d’Asherman : comprendre pour mieux prévenir
À l’origine du syndrome d’Asherman se trouve un traumatisme de l’utérus, entraînant une cicatrisation anormale à l’intérieur de la cavité utérine. Le facteur déclenchant le plus souvent rencontré est le curetage, principalement réalisé après une fausse couche, une rétention placentaire ou un avortement. Environ 90 % des cas sont associés à ce type d’intervention invasive.
A lire également : L’acide hyaluronique pour le traitement de l’acné
Le risque de développer ce syndrome augmente avec le nombre de procédures répétées, notamment les dilatations et curetages (D&C). Par exemple, un curetage effectué précocement après une délivrance pour extraire un placenta retenu présente un risque accru, pouvant atteindre 25 % de complications de ce type.
D’autres interventions chirurgicales pelviennes telles que la césarienne, la myomectomie (ablation de fibromes) ou l’ablation de polypes utérins peuvent également favoriser la formation d’adhérences, surtout si une infection associée est présente.
- Curetage : principal facteur de risque identifiable
- Chirurgie pelvienne : césarienne, myomectomie, ablation de polypes
- Infections utérines : endométrite, inflammation chronique
- Autres facteurs possibles : traumatismes répétés, mauvaise cicatrisation
| Causes | Mécanisme | Risque relatif |
|---|---|---|
| Curetage post-fausses couches | Traumatisme de l’endomètre favorisant les adhérences | Très élevé (≈90 % des cas) |
| Chirurgie pelvienne (césarienne, myomectomie) | Traumatisme mécanique et risque infectieux | Moyen à élevé |
| Infections utérines | Inflammation chronique cicatricielle | Modéré |
| Multiples interventions chirurgicales | Accumulation de lésions cicatricielles | Élevé |
Comprendre ces causes est essentiel pour mettre en place une prévention efficace. Par exemple, privilégier une évacuation médicale plutôt qu’un curetage lorsqu’il est possible, ou utiliser l’échographie pour guider la procédure et limiter ainsi les risques de traumatismes excessifs.
Approches thérapeutiques modernes pour le traitement du syndrome d’Asherman et la restauration de la fertilité
Une fois diagnostiqué, le syndrome d’Asherman nécessite une prise en charge adaptée, centrée sur la suppression des adhérences et la restauration fonctionnelle de la cavité utérine. L’intervention la plus répandue est l’hystéroscopie opératoire, durant laquelle, sous anesthésie générale, des instruments miniatures sont utilisés pour disséquer et retirer les adhérences cicatricielles.
Après cette chirurgie, un traitement hormonal à base d’œstrogènes est souvent prescrit. Ce traitement favorise la régénération endométriale et aide à prévenir la formation de nouvelles adhérences. Par ailleurs, un suivi post-opératoire par hystéroscopie est recommandé pour vérifier l’efficacité de la reconstruction utérine et traiter d’éventuelles récidives.
A lire également : Diagnostic médical et intelligence artificielle : état des lieux
La restauration de la fertilité dépend largement de l’étendue des lésions et de la rapidité de l’intervention. Il est conseillé aux patientes d’attendre environ un an après le traitement avant de tenter une grossesse, afin de réduire les risques de nouvelles adhérences et d’optimiser les chances de succès.
- Hystéroscopie opératoire : chirurgie de référence pour enlever les adhérences
- Traitement hormonal : œstrogènes pour stimuler la régénération endométriale
- Suivi endoscopique : contrôle de la cavité utérine post-opératoire
- Repos reproductif : délai d’un an recommandé avant conception
| Traitement | Objectif | Avantages | Inconvénients |
|---|---|---|---|
| Hystéroscopie opératoire | Suppression des adhérences | Permet réel traitement curatif et diagnostic précis | Intervention invasive, risque de complications |
| Traitement hormonal œstrogénique | Régénération endométriale | Réduit récidives, améliore la muqueuse utérine | Effets secondaires possibles, suivi nécessaire |
| Suivi hystéroscopique post-opératoire | Contrôle de la réussite opératoire | Détection et traitement de récidives précoces | Coûts et accessibilité |
Impact du syndrome d’Asherman sur la fertilité et recommandations pour les patientes
Le syndrome intra-utérin d’Asherman constitue une cause non négligeable d’infertilité féminine. En empêchant un développement endométrial normal, les adhérences utérines compromettent l’implantation embryonnaire et augmentent les risques de fausses couches à répétition, ainsi que de complications obstétricales telles que le placenta praevia ou le saignement excessif pendant la grossesse.
Une complication majeure pour les femmes atteintes est la stérilité, qui peut parfois devenir secondaire après plusieurs tentatives de procréation naturelle ou assistée infructueuses. Toutefois, grâce à des traitements adaptés, notamment la chirurgie et le traitement hormonal, il est possible d’augmenter les chances de grossesse. Cette amélioration est renforcée par la surveillance rapprochée des grossesses à risque.
- Fausses couches récurrentes : liées au mauvais développement utérin
- Risques obstétricaux : placenta praevia, placenta accreta, métrorragies
- Stérilité : difficulté à concevoir sans traitement
- Suivi spécialisé : suivi obstétrical renforcé après traitement
| Conséquences du syndrome d’Asherman | Effets sur la fertilité et la grossesse | Recommandations |
|---|---|---|
| Adhérences intra-utérines | Réduction de l’implantation embryonnaire | Traitement chirurgical précoce |
| Fausses couches | Risque augmenté de perte précoce de grossesse | Suivi gynécologique rigoureux |
| Complications obstétricales | Placenta prævia, hémorragies | Surveillance obstétricale rapprochée |
Il est fondamental pour les femmes concernées de discuter avec leur médecin des options qui s’offrent à elles, y compris la considération d’approches alternatives si la fertilité naturelle demeure compromise. La maternité de substitution ou l’adoption sont des alternatives envisagées lorsque le traitement ne permet pas une réussite gestationnelle.
A lire également : Diagnostic médical par intelligence artificielle : avancées et limites
Quels sont les principaux symptômes du syndrome d’Asherman ?
Les symptômes courants incluent l’aménorrhée, les règles irrégulières ou absentes, des douleurs pelviennes et des difficultés à concevoir.
Comment le syndrome d’Asherman est-il diagnostiqué ?
Le diagnostic s’appuie sur l’hystéroscopie, l’hystérosalpingographie, ainsi que des tests sanguins permettant d’écarter d’autres pathologies.
Quelles sont les options de traitement disponibles ?
La chirurgie hystéroscopique pour enlever les adhérences, associée à un traitement hormonal, est le traitement principal. Un suivi post-opératoire est essentiel.
Le syndrome d’Asherman peut-il être prévenu ?
Privilégier des méthodes moins invasives que le curetage et un bon suivi médical peut réduire les risques. L’usage d’échographie pour guider les interventions est conseillé.
A lire également : Comment savoir si son nez est cassé ? Symptômes, cartilage,…
Quel est le pronostic pour les patientes après traitement ?
Avec un diagnostic et un traitement précoces, de nombreuses femmes peuvent espérer une grossesse réussie, bien que certains cas nécessitent une assistance reproductive.